Todo lo que necesitas saber sobre los exámenes prenatales y el papel del NIPT en el cribado genético
En el instante en que una mujer descubre que está…
Sigue leyendo


El cuidado prenatal es de suma importancia para mantener la salud de la gestante y del bebé. Relativamente reciente, la prueba de detección prenatal no invasiva (NIPT) ha ayudado a transformar la práctica obstétrica, brindando aún más seguridad.
En general, el principal objetivo del cuidado prenatal es identificar y tratar enfermedades de manera temprana que puedan ser perjudiciales para el bienestar de la madre y/o del niño.
La detección convencional del primer trimestre (ultrasonido y biomarcadores séricos) permite la detección de las anomalías cromosómicas más frecuentes en el feto durante el embarazo. Está destinada principalmente a la detección de las principales aneuploidías (alteraciones en el número de cromosomas), tales como:
Esta detección presenta una sensibilidad entre 85-90% para estos síndromes, con una tasa de falsos positivos del 5% (1).
El NIPT es el desarrollo más reciente en la detección prenatal y se ofrece cada vez más en entornos clínicos para detectar no solo las principales trisomías fetales, sino también para proporcionar un análisis exhaustivo de todo el genoma fetal, con el objetivo de detectar otras aneuploidías y anomalías estructurales cromosómicas.
La prueba se basa en métodos como la secuenciación de nueva generación (NGS) u otras herramientas de análisis de alto rendimiento para el ADN placentario fetal libre en el suero sanguíneo materno (2).
¡Sigue leyendo y entérate de más sobre esto!
El NIPT es una prueba prenatal no invasiva utilizada en la detección de las principales anomalías cromosómicas en el feto.
Los avances tecnológicos en el análisis de ADN han permitido desarrollarla, basándose en el estudio del ADN fetal libre presente en la sangre materna. Es capaz de estudiar diferentes condiciones cromosómicas con mayor sensibilidad y especificidad sin generar riesgo para la madre y el bebé.
Los NIPT disponibles generalmente rastrean las siguientes aneuploidías cromosómicas (3):
Algunos paneles pueden también rastrear aneuploidías en todos los otros cromosomas.
Las anomalías cromosómicas fetales clínicamente significativas generalmente implican ganancias o pérdidas de material genético. Estas pueden variar en tamaño, desde pequeños segmentos cromosómicos (denominados “microduplicaciones” o “microdeleciones”) hasta cromosomas enteros (es decir, aneuploidía) (4).
Los desequilibrios cromosómicos completos, así como las variaciones en el número de copias (CNVs), también pueden detectarse mediante el análisis de ADN fetal libre de células (cfDNA), que incluye CNVs de todo el genoma y síndromes de microdeleción dirigidos (5), como:
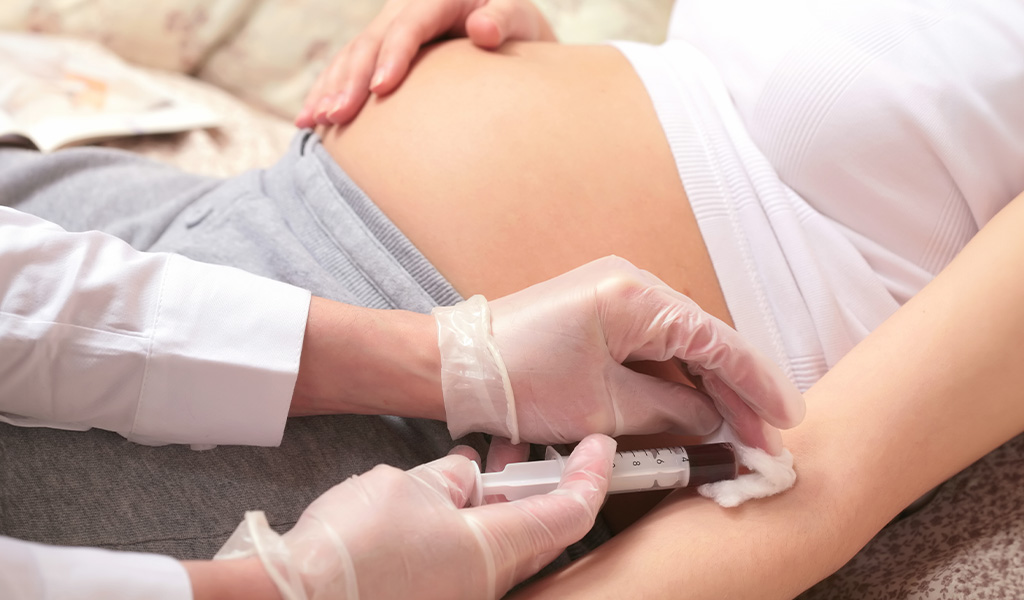
La prueba NIPT se realiza a partir del análisis de ADN fetal de células libres (cfDNA) en la circulación materna, es decir, células del feto que están presentes en la sangre de la madre. De esta forma, se hace mediante la recolección de sangre periférica.
El cfDNA (ADN libre de células) se refiere al ADN que existe como pequeños fragmentos (menores de 200 pb) en plasma u otros fluidos corporales, que son distintos del ADN contenido en el núcleo de una célula intacta, y que se liberan de todos los órganos durante una serie de procesos celulares (6). El cfDNA del plasma materno contiene fuentes maternas y fetales de cfDNA. La fuente de ADN fetal es el trofoblasto (7), mientras que la fuente predominante de ADN materno es el sistema hematopoyético (8).
El NIPT para aneuploidía fetal utiliza métodos de secuenciación de nueva generación (NGS) de alto rendimiento para cuantificar la representación proporcional de cada cromosoma en el cfDNA plasmático (9).
La representación proporcional de cada cromosoma en el cfDNA plasmático refleja el tamaño del cromosoma y el cariotipo del individuo. En una mujer embarazada euploide (46,XX), una desviación del perfil cromosómico esperado en el cfDNA plasmático debido al exceso o deficiencia de fragmentos de cfDNA de un cromosoma específico sugiere la presencia de trisomía o monosomía fetal, respectivamente.
La prueba NIPT consiste en una selección prenatal para alteraciones cromosómicas, por lo que no excluye la posibilidad de otras enfermedades genéticas (como enfermedades monogénicas, ocasionadas por alteraciones en un solo gen).
Dado que la NIPT constituye una prueba de selección, el resultado debe ser evaluado por el médico solicitante, dentro del contexto clínico y con otros hallazgos laboratoriales o de imagen de la paciente.
Los resultados de alto riesgo pueden ser un reflejo de la presencia de mosaicismos. De esta forma, el resultado puede ser confirmado por pruebas invasivas según la solicitud del médico responsable y el deseo de la paciente.
Una variación estadísticamente significativa en el recuento de fragmentos de cfDNA para un cromosoma determinado, comúnmente definido como una puntuación z>3, constituye un resultado de alto riesgo (4).
La fracción fetal (FF) es el porcentaje del cfDNA total del plasma materno que es de origen fetoplacentario. Es una evaluación tanto de los niveles de cfDNA materno como fetal en el plasma materno.
De esta forma, la fracción fetal es una función de factores biológicos (es decir, de los niveles de cfDNA materno y fetal en el plasma materno) y algoritmos de bioinformática utilizados para interpretar los resultados de la secuenciación del ADN, siendo esencial en el control de calidad de los resultados de la prueba prenatal no invasiva (NIPT) (4).
Es importante señalar que, aunque la FF debe calcularse de manera rutinaria, aún no hay consenso sobre si debe necesariamente ser reportada en el informe.
Factores que pueden influir en la fracción fetal incluyen:
NIPT ha sido considerada un avance en el cuidado prenatal para la detección de alteraciones cromosómicas debido a su seguridad clínica y facilidad de uso.
La selección prenatal para alteraciones cromosómicas fetales se realiza para identificar a mujeres con mayor riesgo de tener un feto afectado. También permite tomar decisiones informadas sobre si proceder con la prueba de diagnóstico.
La NIPT está indicada para mujeres embarazadas con al menos 10 semanas de gestación (10 semanas + 0 días), en las siguientes situaciones:
Puede realizarse en embarazos únicos o gemelares, embarazos resultantes de fertilización in vitro (FIV), embarazos resultantes de FIV con donación de gametos y en casos de gemelos reabsorbidos.
La NIPT constituye una prueba de selección, mientras que la prueba de diagnóstico requiere un procedimiento invasivo, que puede realizarse entre las semanas 11 y 14 de gestación (10) mediante biopsia de vellosidades coriónicas (BVC) del tejido placentario.
Alternativamente, después de la semana 15 de gestación, la muestra puede obtenerse mediante amniocentesis. Ambos procedimientos presentan un pequeño riesgo de provocar aborto espontáneo. El grado de riesgo se reporta comúnmente como 0.5-1%, aunque estudios recientes sugieren que el verdadero riesgo relacionado con el procedimiento puede ser mucho menor (11).
Otra cuestión son las tasas de falsos positivos y falsos negativos:
La tasa de falsos positivos de la NIPT para el síndrome de Down, por ejemplo, es generalmente del 0.1%, lo que significa que la prueba de cfDNA es positiva para tal alteración, pero el feto se determina posteriormente como no afectado. En un estudio agrupado, la tasa acumulativa de falsos positivos fue inferior al 0.4% (12).
La mayoría de los falsos positivos resultan de la presencia de un aumento de ADN específico del cromosoma 21, cuyo origen no refleja la composición cromosómica del feto en el embarazo en curso.
Posibles orígenes de este aumento de ADN incluyen mosaicismo placentario confinado (presencia de dos o más líneas celulares cariotípicamente diferentes presentes en la placenta y ausentes en el feto), un gemelo reabsorbido, mosaicismo materno y otras condiciones médicas maternas (presencia de trasplante de médula ósea o tejido, por ejemplo).
Aunque es difícil determinar la verdadera tasa de resultados falsos negativos, estos resultados son más comunes cuando la fracción fetal es baja y/o cuando hay mosaicismo placentario presente (13).
En general, existen cuatro razones principales para una baja fracción fetal (14):
Las tasas de falsos negativos para las aneuploidías más comúnmente buscadas no son suficientes para garantizar el estatus de “prueba de diagnóstico”. En este caso, la prueba de diagnóstico utilizada es el cariotipo fetal.
El cariotipo fetal puede realizarse a partir de la biopsia de vellosidad coriónica (BVC) o mediante amniocentesis. Tales procedimientos de recolección para el cariotipo son invasivos y ofrecen un pequeño riesgo para el embarazo, con la amniocentesis aún considerada el estándar de oro para las pruebas prenatales invasivas.
Las condiciones que contraindican el uso de la prueba son, en general, los casos de malformaciones fetales, detección de aneuploidías menos comunes, translucencia nucal igual o superior a 3.5 mm, sospecha de triploidía fetal e infecciones congénitas, debido al muy alto riesgo de alteración genética, en el cual se justifica la indicación directa del cariotipo fetal invasivo.
Los resultados discordantes entre la NIPT y el cariotipo fetal invasivo pueden ocurrir debido a procesos biológicos, como aneuploidía confinada a la placenta, un gemelo reabsorbido, aneuploidía o cáncer maternos (14).
Cabe destacar que esta selección es un gran avance en la detección de aneuploidías prenatales, pero se trata de una prueba de selección, no de una prueba de diagnóstico, que representa un riesgo para las alteraciones cromosómicas fetales, y su confirmación debe realizarse mediante muestreo de vellosidades coriónicas o amniocentesis. Además, la selección genética es opcional y queda a criterio de cada paciente individual, en conjunto con su médico.
Es importante recordar que la interpretación del NIPT debe ser siempre realizada por el médico solicitante con base en el historial clínico y familiar de la paciente y en conjunto con otros hallazgos laboratoriales.
Las pruebas de detección prenatales no invasivas ofrecidas por SYNLAB se realizan mediante secuenciación de última generación Illumina®, paired-end (se producen dos lecturas para cada fragmento de ADN secuenciado) de todo el genoma a través de tecnología WGS (Whole Genome Sequencing), permitiendo medir la cantidad de ADN fetal libre (cfDNA).
Dado que el ADN fetal es menor que el cfDNA materno, el recuento de cromosomas en los fragmentos de ADN más pequeños mejora la sensibilidad y especificidad incluso en casos de baja fracción fetal, con una tasa de detección general del 99.1% (IC 95%: 95-99.9%).
SYNLAB ofrece los siguientes NIPTs:
La prueba neoBona de SYNLAB detecta:
Mediante tecnología WGS Paired-end + porcentaje de la fracción fetal. Indicada para gestaciones únicas y gemelares.
La prueba neoBona Genomewide detecta:
Mediante tecnología WGS Paired-end + porcentaje de la fracción fetal. Indicada para gestaciones únicas y gemelares.
Para realizar el examen, solo se necesita una pequeña muestra de sangre periférica materna, en un tubo específico mediante un kit proporcionado por SYNLAB, a partir de la semana 10 de embarazo (10 semanas + 0 días). Antes de esto, la fracción fetal es muy baja y hay mayor posibilidad de falla en la prueba; sin embargo, no hay un límite superior para la edad gestacional (FF aumenta con la edad gestacional).
El examen consiste en el análisis de fragmentos de ADN fetal libre mediante secuenciación, con posterior cuantificación de las fracciones de ADN de los cromosomas examinados en relación con un estándar de control, utilizando un algoritmo de bioinformática para liberar el resultado.
Los resultados consistentes con aneuploidías basados en cfDNA son de cribado y siempre deben ser confirmados por una técnica de diagnóstico, como el cariotipo fetal o el análisis del ADN fetal (amniocentesis o biopsia de vellosidad coriónica), antes de cualquier otra intervención médica. En estos casos, se recomienda que la paciente reciba el asesoramiento genético adecuado.
neoBona® es la primera prueba de cribado basada en cfDNA paired-end que utiliza un algoritmo informático innovador y proporciona una verificación doble de los datos de conteo de cromosomas, generando el T-SCORE (cálculo de la puntuación de trisomía) que integra varios parámetros para proporcionar resultados confiables incluso en casos de fracciones fetales muy bajas. Esto permite obtener resultados en la gran mayoría de los casos (la tasa de recolección es de aproximadamente el 1,5%).
El T-SCORE tiene en cuenta el conteo de los cromosomas, la fracción fetal, la determinación de la distribución del tamaño del fragmento y la profundidad de la secuenciación, cuantificando así la probabilidad de trisomía fetal.
Además, la tecnología de secuenciación WGS paired-end de neoBona permite un análisis más profundo y completo del cfDNA en comparación con la tecnología WGS single-end convencional, generando conteos de secuencias más eficientes, aumentando la precisión del análisis.
Si se detecta algún riesgo para los síndromes evaluados, se ofrece una prueba confirmatoria gratuita para la paciente, cuyo análisis se realiza mediante el envío de material obtenido a través de un procedimiento invasivo (amniocentesis o cordocentesis).
Las tasas de sensibilidad y especificidad para neoBona son las siguientes (1):
La máxima especificidad de neoBona permite reducir el número de falsos positivos a prácticamente cero (<0.1%), evitando un elevado número de procedimientos invasivos innecesarios, mientras que su sensibilidad es superior al 99%, lo que significa que, en la práctica, es muy similar a una prueba de diagnóstico, detectando el 100% de las ocurrencias.
En el cribado convencional, la sensibilidad alcanza el 90%, mientras que la especificidad es del 95% (con una tasa del 5% de falsos positivos), donde de cada 100 fetos sanos, 5 son clasificados erróneamente como positivos y se someten a procedimientos invasivos que ponen en peligro a la madre y al feto.
Las pruebas precisas y actualizadas son esenciales para hacer diagnósticos más precisos y guiar mejor los tratamientos. SYNLAB está aquí para ayudarte.
Ofrecemos soluciones diagnósticas con un riguroso control de calidad para las empresas, los pacientes y los médicos que atendemos. Llevamos más de 10 años en Brasil, operamos en 36 países y tres continentes, y somos líderes en la prestación de servicios en Europa.
Ponte en contacto con el equipo de SYNLAB y conoce las pruebas disponibles.
1) Cirigliano V, Ordoñez E, Rueda L, Syngelaki A, Nicolaides KH. Performance of the neoBona test: a new paired-end massively parallel shotgun sequencing approach for cell-free DNA-based aneuploidy screening. Ultrasound Obstet Gynecol. 2017 Apr;49(4):460-464.
2) Liehr T; Lauten A, Schneider U; Schleussner E, Weise A. Noninvasive Prenatal Testing – when is it advantageous to apply. Biomedicine Hub. 2017;2,(1), p1-11.
3) Badeau M, Lindsay C, Blais J, Nshimyumukiza L, Takwoingi Y, Langlois S, et al. Genomics-based non-invasive prenatal testing for detection of fetal chromosomal aneuploidy in pregnant women. Cochrane Database Syst Rev. 2017,Nov 10;11(11):CD011767.
4) Hui L, Bianchi DW. Fetal fraction and noninvasive prenatal testing: What clinicians need to know. Prenat Diagn. 2020,Jan;40(2):155-163.
5) Wapner RJ, Babiarz JE, Levy B, Stosic M, Zimmermann B, Sigurjonsson S, et al. Expanding the scope of noninvasive prenatal testing: detection of fetal microdeletion syndromes. Am J Obstet Gynecol. 2015 Mar;212(3):332.e1-9.
6) Hui L, Maron JL, Gahan PB. Other Body Fluids as Non-invasive Sources of Cell-Free DNA/RNA. Advances In Predictive, Preventive And Personalised Medicine. Springer Netherlands. 2014. p.295-323.
7) Alberry M, Maddocks D, Jones M, Hadi MA, Abdel-Fattah S, Avent N, Soothill P W. Free fetal DNA in maternal plasma in anembryonic pregnancies: confirmation that the origin is the trophoblast. Prenatal Diagnosis. 2007;v27,n(5),p.415-418.
8) Snyder MW, Kircher M, Hill AJ, Daza RM, Shendure J. Cell-free DNA Comprises an In Vivo Nucleosome Footprint that Informs Its Tissues-Of-Origin. Cell. 2016; v.164, n(1-2),p. 57-68.
9) Chitty LS, Lo YM. Noninvasive Prenatal Screening for Genetic Diseases Using Massively Parallel Sequencing of Maternal Plasma DNA. Cold Spring Harb Perspect Med. 2015 Jul 17;5(9):a023085.
10) Carlson LM, Vora NL. Prenatal Diagnosis: Screening and Diagnostic Tools. Obstet Gynecol Clin North Am. 2017 Jun;44(2):245-256.
11) Akolekar R, Beta J, Picciarelli G, Ogilvie C, D’Antonio F. Procedure-related risk of miscarriage following amniocentesis and chorionic villus sampling: a systematic review and meta-analysis. Ultrasound Obstet Gynecol. 2015 Jan;45(1):16-26.
12) Practice Bulletin No. 163: Screening for Fetal Aneuploidy. Obstet Gynecol. 2016 May;127(5):e123-e137. doi: 10.1097/AOG.0000000000001406.
13) Zhang H, Gao Y, Jiang F, Fu M, et al. Non-invasive prenatal testing for trisomies 21, 18 and 13: clinical experience from 146,958 pregnancies. Ultrasound Obstet Gynecol. 2015,May;45(5):530-8.
14) Gray KJ, Wilkins-Haug LE. Have we done our last amniocentesis? Updates on cell-free DNA for Down syndrome screening. Pediatr Radiol. 2018 Apr;48(4):461-470.
15) Rava RP, Srinivasan A, Sehnert AJ, Bianchi DW. Circulating fetal cell-free DNA fractions differ in autosomal aneuploidies and monosomy X. Clin Chem. 2014 Jan;60(1):243-50.
En el instante en que una mujer descubre que está…
Sigue leyendo
La preeclampsia es uno de los trastornos hipertensivos más relevantes…
Sigue leyendo
La salud de la mujer es un concepto amplio que…
Sigue leyendo